É possível eliminar a IRA após artroplastia total da articulação eletiva. Uma iniciativa de unidade cirúrgica perioperatória (PSH) liderada por anestesiologistas resultou em uma redução sustentada de uma complicação pós-operatória significativa.
 A American Society of Anesthesiologists (ASA) define uma iniciativa da unidade cirúrgica perioperatória (PSH) como “um modelo de cuidado baseado em equipe criado por líderes dentro da ASA para ajudar a atender às demandas de um paradigma de cuidados de saúde com abordagem rápida que enfatizará profissionais de saúde satisfeitos, saúde da população aprimorada, custos de atendimento reduzidos e pacientes satisfeitos”. O modelo de atendimento PSH foi utilizado por uma equipe da St. Luke’s University Health Network para reduzir a incidência de lesão renal aguda (IRA) após artroplastia total da articulação (ATA).
A American Society of Anesthesiologists (ASA) define uma iniciativa da unidade cirúrgica perioperatória (PSH) como “um modelo de cuidado baseado em equipe criado por líderes dentro da ASA para ajudar a atender às demandas de um paradigma de cuidados de saúde com abordagem rápida que enfatizará profissionais de saúde satisfeitos, saúde da população aprimorada, custos de atendimento reduzidos e pacientes satisfeitos”. O modelo de atendimento PSH foi utilizado por uma equipe da St. Luke’s University Health Network para reduzir a incidência de lesão renal aguda (IRA) após artroplastia total da articulação (ATA).
A IRA é uma complicação conhecida após a artroplastia total da articulação. As taxas relatadas na literatura variam de 2 a 15% para os casos eletivos.1 A incidência de IRA pode ser subnotificada devido a vários fatores. Ausência de medição da creatinina no primeiro dia de pós-operatório, inconsistência na medição do débito urinário no pós-operatório, falta de reconhecimento de IRA com base nos critérios KDIGO2,3 e diferenças institucionais na codificação podem contribuir para a subnotificação. Um episódio de IRA no pós-operatório pode ter implicações negativas de curto e longo prazo para os pacientes4, além de aumento dos custos para o sistema de saúde.5,6
Em 2016, foi iniciada uma iniciativa liderada por PSH para reduzir hipotensão e IRA em nossa população de artroplastia total da articulação eletiva. Foi montada uma equipe multidisciplinar de anestesiologistas, nefrologistas, cirurgiões ortopédicos, médicos de medicina interna, enfermeiros, analistas de EPIC e um especialista em recursos de qualidade. Um protocolo foi desenvolvido e implementado com os seguintes elementos (Tabela 1):
- Triagem de pacientes por meio de nosso COS (Centro de otimização cirúrgica)
- Ajuste de medicação (ECA/BRAs/AINEs, diuréticos) e reposição perioperatória padronizada de fluidos
- Manejo anestésico padronizado via protocolo ERAS
- Retenção de medicamentos anti-hipertensivos se a PA sistólica < 130
- Implementação de protocolo de fluido conduzido por enfermagem para permitir o tratamento pós-operatório de hipotensão (Tabela 2)
Tabela 1: Avaliação de risco de IRA do Centro de otimização cirúrgica
Tabela 2: Resumo do protocolo de enfermagem de hipotensão pós-operatória
Todos os pacientes submetidos à artroplastia total da articulação foram incluídos (Tabela 3). Não houve isenções para pacientes com doença renal pré-existente ou cirurgia de revisão. A hipotensão diminuiu de 12,7% para 5,9% e a IRA, de 6,2% para 1,2%. Mais detalhes de nossa iniciativa de PSH foram publicados no The Journal of Arthroplasty em junho de 2018.7
Tabela 3: Características do paciente para a iniciativa da unidade cirúrgica perioperatória para reduzir a incidência de lesão renal aguda após artroplastia total da articulação
Desde essa publicação, outras melhorias foram feitas no protocolo. Elas incluíram:
- Aumento do foco pré-operatório em pacientes de alto risco com consulta de nefrologia pré-operatória para pacientes com TFG < 45 ml/min e adição de hidratação intravenosa pré-procedimento suave, quando indicado
- Adição de monitoramento de sinais vitais pós-operatórios contínuos, incluindo oximetria de pulso contínua e coleta automatizada de sinais vitais e entrada em tempo real no prontuário eletrônico usando a tecnologia Masimo Root e Patient SafetyNet (Irvine, CA, EUA).
- Aproveitamento adicional do prontuário eletrônico para melhorar a conformidade do protocolo, bem como taxas de detecção precoce de anormalidades significativas de sinais vitais (ou seja, uso de “alertas inteligentes”, resolução aprimorada de sistemas de pontuação de alerta precoce por meio da atualização do prontuário eletrônico com monitoramento contínuo e em tempo real de sinais vitais)
Depois de demonstrar sucesso e sustentabilidade em um único local, o protocolo foi expandido para outros hospitais da rede que realizam artroplastia total da articulação. Isso incluiu 21 cirurgiões adicionais realizando procedimentos em nove hospitais. Após a expansão da rede, foram observadas reduções semelhantes de IRA perioperatória desde o início (5,9% para 0,6%) (Figura 1).
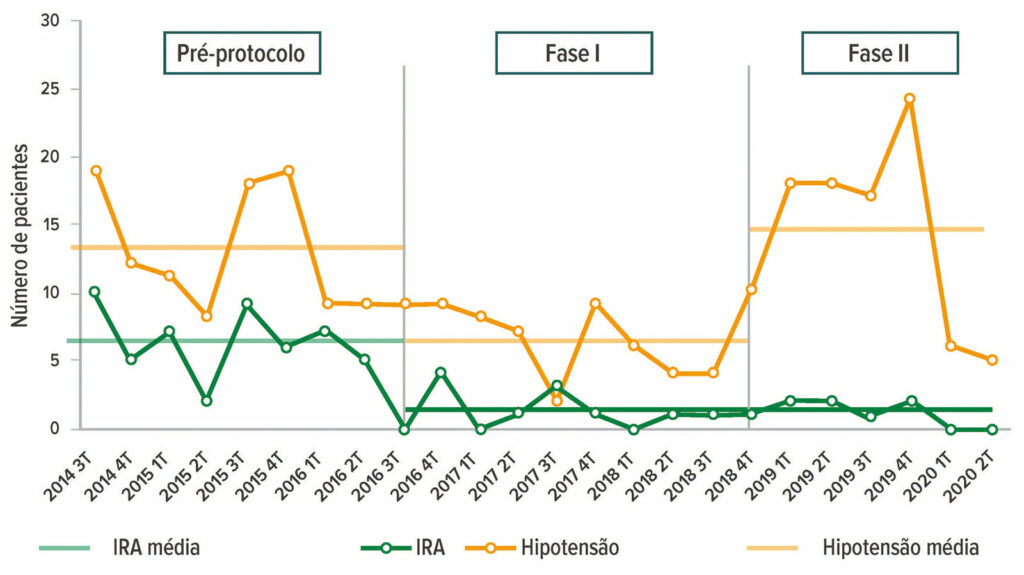
Figura 1: Mudanças na frequência de hipotensão perioperatória e IRA antes e durante as 2 fases da iniciativa de PSH.
No geral, o tempo de internação durante esse período diminuiu de 2,75 dias para 2,12 dias (p < 0,01). A taxa de mortalidade permaneceu inalterada e as reinternações em 30 dias foram reduzidas de 3,8-3,2%, uma tendência que não atingiu significância estatística.
Em nosso Hospital Universitário, com base nos critérios KDIGO, tivemos um único caso de IRA desde novembro de 2018 dentre 1.210 procedimentos consecutivos (cirurgia primária, revisão ou doença renal anterior, todos incluídos) até o momento desta publicação.
Em resumo, uma abordagem multidisciplinar no modelo PSH levou a reduções sustentadas de uma complicação significativa após um procedimento cirúrgico eletivo. Também aumentou a conscientização sobre o valor do monitoramento aprimorado dos sinais vitais e sobre como evitar hipotensão no ambiente perioperatório. Um crescente corpo de evidências sugere que a hipotensão perioperatória é comum e subdiagnosticada. A IRA pós-operatória pode ser um marcador de hipoperfusão global; elevação da troponina cardíaca também foi relatada em pacientes submetidos a artroplastia total da articulação. 8 Além disso, a hipotensão é um importante fator de risco para lesão miocárdica perioperatória após cirurgia não cardíaca, que tem sido associada a piores desfechos perioperatórios.9 É plausível que melhorias adicionais no atendimento ao paciente possam ser realizadas pela expansão do monitoramento dos sinais vitais em tempo real para outras populações de pacientes com risco aumentado de hipotensão perioperatória e IRA.10,11 Finalmente, embora iniciado por anestesiologistas, a natureza colaborativa e multidisciplinar desse projeto foi crucial para seu sucesso. Esses resultados não poderiam ter sido alcançados ou sustentados sem a contribuição e a colaboração de nossos colegas médicos e não médicos. Esta é a marca da unidade cirúrgica perioperatória madura e um modelo para futuros projetos de melhoria para pacientes.
Aldo Carmona, MD, é chefe de Anestesiologia e VP sênior de Integração clínica do St. Luke’s University Hospital, Bethlehem, PA, EUA.
Christopher Roscher, MD, é chefe da seção de Anestesia cardiotorácica do St. Luke’s University Hospital, Bethlehem, PA, EUA.
Daniel Herman, MD, é diretor de Medicina perioperatória do St. Luke’s University Hospital, Bethlehem, PA, EUA.
Robert Gayner, MD, é chefe de Nefrologia e vice-presidente de Assuntos médicos e acadêmicos do St. Luke’s University Hospital, Bethlehem, PA, EUA.
Ajith Malige, MD, é residente PGY-V no Departamento de ortopedia do St. Luke’s University Hospital, Bethlehem, PA, EUA.
Brian Banas é estudante de medicina na Geisinger Commonwealth School of Medicine, Scranton, PA, EUA.
Os autores não apresentam conflitos de interesse.
Referências
- Kimmel LA, Wilson S, Janardan JD, et al. Incidence of acute kidney injury following total joint arthroplasty: a retrospective review by RIFLE criteria. Clin Kidney J. 2014;7:546–551.
- Kidney Disease: Improving Global Outcomes (KDIGO) Acute Kidney Injury Work Group: KDIGO clinical practice guideline for acute kidney injury. Kidney Int Suppl. 2012;1:le138.
- Luo X, Jiang L, Du B, et al. A comparison of different diagnostic criteria of acute kidney injury in critically ill patients. Crit Care. 2014;18:R144.
- Coca SG, Yusuf B, Shlipak MG, et al. Long-term risk of mortality and other adverse outcomes after acute kidney injury: a systemic review and meta-analysis. Am J Kidney Dis. 2009;53:961–973.
- Che1tow GM, Burdick E, Honour M, Bonventre N, Bates DW. Acute kidney injury, mortality, length of stay and costs in hospitalized patients. JAM Soc Nephrol. 2005;16:336570.
- Silver SA, Chertow GM. The economic consequences of acute kidney injury. Nephron. 2017;137:297-301.
- Lands VW, Malige A, Carmona A, et al. Reducing hypotension and acute kidney injury in the elective total joint arthroplasty population: a multi-disciplinary approach. J Arthroplasty. 2018;33:1686–1692.
- Bass AR, Rodriquez T, Hyun G, et al. Myocardial ischemia after hip and knee arthroplasty: incidence and risk factors. Int Orthop. 2015;39:2011–2016.
- Sessler D, Khanna A. Perioperative myocardial injury and the contribution of hypotension. Intens Care Med. 20l8;44:811–822.
- Futier E, Lefrant JY, Guinot PG, et al. Effect of individualized vs. standard blood pressure management strategies on postoperative organ dysfunction among high-risk patients undergoing major surgery: a randomized clinical trial. JAMA. 2017;318:1346–1357.
- Wu X, Jian Z, Ying J, et al. Optimal blood pressure decreases acute kidney injury after gastrointestinal surgery in elderly hypertensive patients: a randomized study: optimal blood pressure reduces acute kidney injury. J Clin Anesth. 2017;43:77–83.


 Issue PDF
Issue PDF

