故障模式和影响分析 (Failure Mode and Effects Analysis, FMEA) 是一个可用于过程分析的有价值工具,,其用于分析生产和组装工艺(主要是高风险行业)的作用最明显。这种工具可用于评估各种工艺流程,将其分解为每个步骤,并确定可能的故障点。给每个步骤赋予一个风险优先性数值 (RPN),这样就可以让领导者以更高效的方式调动包括时间、金钱和人力在内的各种资源来产生最大影响。FMEA 可以用于围手术期医学,以提高工序效率并保持患者安全。
故障模式和影响分析 (FMEA) 是一种非常有价值的工具,已被用于各个行业来发现某个程序中的故障点、评价其原因和影响、确定降低风险的方法。1 患者安全倡议已经包含了诸如 FMEA 等策略以及其他的方法,例如,根本原因分析 (RCA) 和安全评估代码 (SAC) 等。退伍军人 (VA) 事务部的患者安全项目2 可以追溯到将近 30 年前;基于VA系统不断减少差错的方法与MRI 风险和心脏起搏器故障的显著减少相关,从而支持前瞻性主动分析的作用。2患者安全改善的系统性分析已有很长一段历史,包括英国发起的更安全患者倡议 (2004–2008) 等项目,在其实施的第一年,通过改善普通病区照护、重症照护、围术期照护和用药管理,可以发现不良事件从 7% 降低至 1.5%/1000 名患者-日。3
采用 FMEA进行的风险评估已被有效用于医院以最大限度减少医疗差错;其已被应用于许多不同的背景。4,5,6一项未分级肝素的给药研究发现了数百个潜在的故障点及一百多种原因,并制定了数十项对策以提高用药安全。7 在对一家有 367 个床位的学术性儿科医院进行了广泛研究以后,发现分级肝素的给药存在 233 个潜在故障点,包括计算错误、不明的给药需求、不当的时间规划、难以获取来自医院 EMR 的信息、患者教育差以及给予不当剂量的能力等。7对于被确认为有最高风险优先性数值的程序步骤,应用针对这些步骤的对策使评分产生了有统计学意义的改善,并因此改善了未分级肝素给药的安全性。7
已成功建立了 FMEA 来提升放疗、8-10医院或社区药房流程、11,12临床实验室流程、13输血14和临床试验15的安全性。已证实,在某个单位或服务机构内建立 FMEA 可以改善诸如照护转移、检验科/放射科申请或入住急诊部等流程16,17,以及重症监护室 (ICU) 的总体系统功能性。18 最后,FMEA 不仅成功改善了系统流程,而且还发现了导致医院并发症(如甲状腺手术的姿势综合征19或重症患者的静脉血栓栓塞疾病等)的故障点。20
尽管其具有已被证实的收益,但仍有考察 FMEA 在麻醉科中所起作用的零星文献。过往研究仅限于麻醉设备的保养与维修、21儿科麻醉中医疗差错的避免6以及提升内镜检查中丙泊酚镇静的安全性。22但是,麻醉学(这是一个基于系统的专业,具有与生产相似的许多工序)的医疗实践导致其自身会使用 FMEA 来发现因医疗差错引起的潜在不良结果和提高生产力。表 1 显示了可应用 FMEA 的麻醉流程大类和亚类。
表 1:可以应用故障模式和影响分析 (FMEA) 的麻醉和围手术期程序举例。
| 用药安全 | 设备 |
|
避免过敏反应 手术申请 给药 给药后监测 |
常规检查
设备故障 可及性 急救设备 |
| 临床照护 | 医院程序 |
| 气道管理
避免喉痉挛 PONV 的预防 围手术期疼痛管理 手术部位感染预防 |
手术室时间规划
患者转运 床位管理 手术室周转 |
| 术前工作 | PACU 程序 |
| 病例预约
PAT 预约 会诊 实验室检查/检测 麻醉评价 |
患者监测
患者评价 PONV 管理 疼痛管理 |
| 局部麻醉 | |
| 知情同意/时间规划
设备准备 导管管理 |
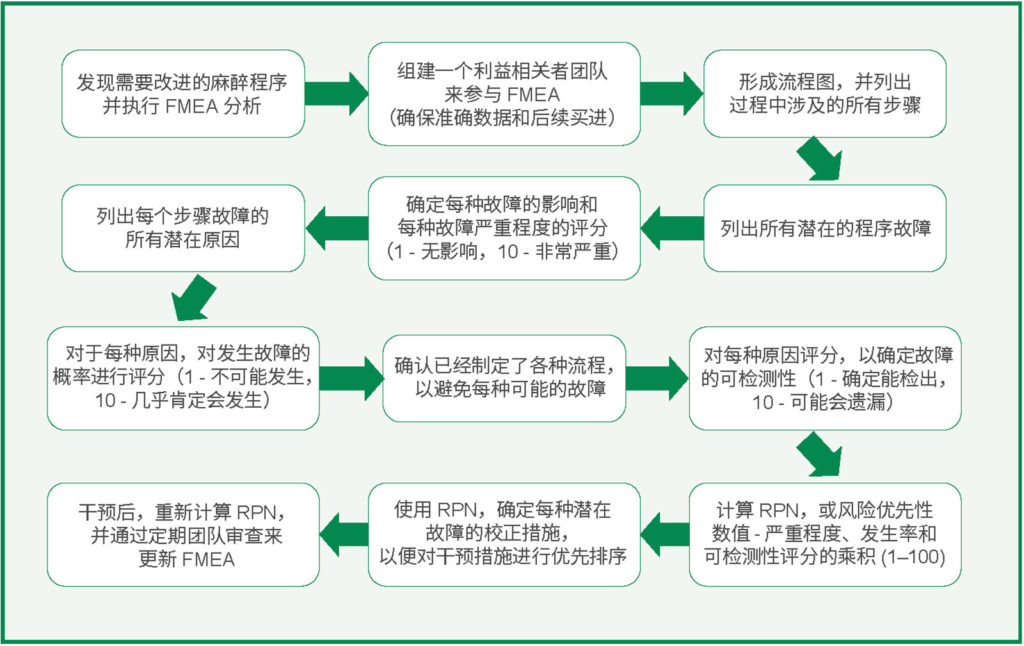
对麻醉流程开展 FMEA 所涉及到的步骤请参见图 1。前两个步骤对于成功至关重要 – 即,发现可以优化的流程和组建一个团队来参与分析和后续干预。任何复杂系统中的必要利益相关方均必须参与,以确保在分析过程有足够的输入信息,以便在确定校正措施时可以跟进。例如,“预防术后恶心和呕吐”是一个可能需要校正措施的流程,其中涉及到药房、外科以及围手术期护理等部门,缺少任何一个部门的参与,补救措施都不可能取得成功。
下一步也很关键:建立一个清单,列出流程中涉及到的所有步骤。这通常有助于制定一个流程图。对于每个步骤,将流出所有潜在的故障模式,并记录可能的故障影响。接下来,对每次故障的严重程度进行评分(1 – 最低严重程度 – 10 – 最高严重程度)、找出每次故障的潜在原因,并对发生故障的可能性进行评分(1 – 可能性最小 – 10 – 几乎肯定会发生)。找出防止干故障的任何“控制措施”,并对潜在的检出水平进行评分(1 – 确定会检出 – 10 – 不可能检出)。通过将严重程度、发生率和检出评分相乘,确定风险优先性数值 (RPN);工作组可以使用该数值来对步骤进行优先排序,以标注校正措施和再评价。RPN 数值越高表示这是一个越需要干预和流程改进的紧急区域,RPN 数值越低表示这是一个即刻重要性越低的任务或步骤。
将 FMEA 应用于麻醉前评价
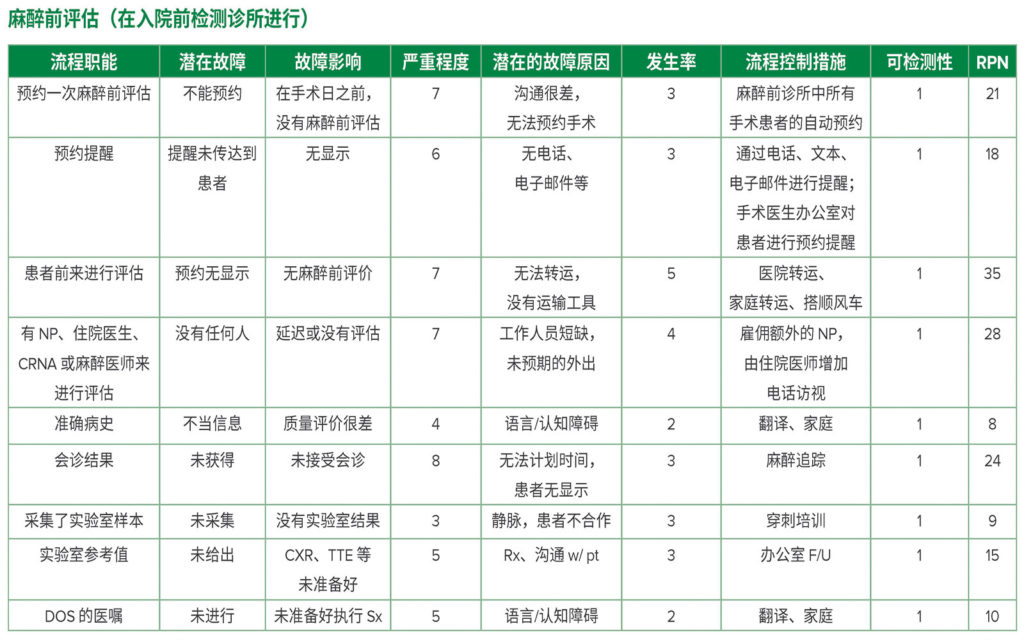
在位于新泽西纽瓦克市的大学医院,我们执行了 FMEA 以便对麻醉前流程进行评价。这些工作是对入院前检测诊所的门诊患者执行的,这些患者是在病例登记以后转院至外科医师诊室接受评价的。表 2 显示了我们为评价流程而在 2020 年头两个月内开展的简化版 FMEA 分析。该流程始于诊所的预约登记,止于给患者提供手术日的医嘱。在第 1 列中显示了每种流程功能,然后使用上述的所有步骤进行分析,以计算出每种职能的 RPN。如表 2 所示,具有三个最高 RPN 评分的职能是:“患者前来进行评价”、“有可用的工作人员”和“会诊”。该信息可使高级领导能够集中精力来发挥最大的影响,以改进获得麻醉前全面评估结果的流程。
表 2:在新泽西州纽瓦克大学医院执行的一个 FMEA 分析实例分析了在麻醉科运营的入院前检测诊所获得麻醉前评价结果所涉及到的步骤。
严重程度评分为 1 -10 (1 – 严重程度最低 – 10 – 严重程度最高),发生率评分为 1 -10 (1 – 可能性最低 – 10 – 几乎确定会发生),可检测性评分为 1 -10 (1 – 确定可检出 – 10 不可能检出);RPN 是严重程度、发生率和可检测性的乘积,评分为 1–100,可将其用于流程优先性排序,以避免故障,并利用合适的资源/人力来进行改进(最高的评分表示需要最迫切的关注)。
已经实施或正在实施的步骤包括改善患者转运到预约,以及与患者确认转运(当与办公室人员进行预约时)。为解决诊所中没有人员来评价患者这一问题,安排一名麻醉住院医生在诊所轮流进行麻醉前评价以查看患者,外加两名执业护士常规参与其中的工作。此外,正在制定计划,以利用远程医疗来替代许多当面评价,这将可能提高访视效率,并缓解工作人员有限的压力。最后,我们还通过改进与会诊医生办公室的沟通和恰当计划会诊预约的时间(通过麻醉科,而不是依赖于患者),解决了在及时获取会诊结果方面可能存在的故障,比如心脏病科对充血性心衰 (CHF) 的评价,或肺病科对于恶化的或未控制的慢性阻塞性肺病 (COPD) 的评价等 。此外,麻醉办公室的工作人员随时与会诊医生保持联系,以确保患者能按时赴约,并争取外科医生办公室也能协助这一过程。
FMEA 是可以改善医疗照护机构流程的一个强有力工具,用于围手术期医学可能特别有效。在应用了每种干预和校正措施以后,可重复进行分析:RPN 的重新评分将说明这类措施是否成功。此外,更新后的分数将使领导者将资源(包括时间和金钱)分配至最有可能出现故障的流程职能。例如,使用表 2 中的模型,一旦三种最有问题的流程得到了改善,则流程职能“诊所中的预约”可能成为最重要的潜在故障。
尽管已经确定其能够发现医疗照护中的风险和流程故障,但 FMEA 似乎并没有像预期的那样被广泛应用,在围术期医学和麻醉学中有几乎没有应用。可能有几种原因导致其没有被常规使用,如涉及的步骤繁琐、需要多学科团队和详细的信息收集等。23 Franklin 等推荐了一个更有针对性的 FMEA 使用方法,重点强调多学科分析过程的意义及其进一步分析和干预的可能性。23作者进一步提出了一个关键性的 RPN 短板,即得出评分的所有三个变量(严重程度、发生率和可检测性)具有相同的权重,结果导致产生不同流程步骤的 RPN 可能相同,但基础因素却有重大影响的情况。23
 2013 年,Liu H-C 等对 FMEA 用于医疗照护的情况进行了广泛综述,结果发现,文献中引用的、最常见的重大短板包括未考虑到发生率、严重程度和可检测性的相对重要性、评估三种风险因素的难度、无法评价具有不同基础评分的相似 RPN,以及在多种其他限制条件下用于计算 RPN 的方程有问题等。1 一种可能的 FMEA 替代方法可能是国家患者安全中心开发的,并由 VA 国家患者安全中心实施的医疗照护故障模式和影响分析 (HFMEA)。24由于将 FMEA 的可检测性和关键性合并到了一个决策算法中,并使用危险评分替换 RPN,结果产生了一个流程,在这个流程中,有关潜在故障干预措施的考虑更加简单,也更容易对用户输入/专业知识产生反应。24
2013 年,Liu H-C 等对 FMEA 用于医疗照护的情况进行了广泛综述,结果发现,文献中引用的、最常见的重大短板包括未考虑到发生率、严重程度和可检测性的相对重要性、评估三种风险因素的难度、无法评价具有不同基础评分的相似 RPN,以及在多种其他限制条件下用于计算 RPN 的方程有问题等。1 一种可能的 FMEA 替代方法可能是国家患者安全中心开发的,并由 VA 国家患者安全中心实施的医疗照护故障模式和影响分析 (HFMEA)。24由于将 FMEA 的可检测性和关键性合并到了一个决策算法中,并使用危险评分替换 RPN,结果产生了一个流程,在这个流程中,有关潜在故障干预措施的考虑更加简单,也更容易对用户输入/专业知识产生反应。24
使用 FMEA 时的一个重要考量是医院系统通常有独特的流程职能,不同的机构之间有极大的不同,需要单独对每个机构进行具体分析。例如,检查预防手术部位感染的步骤可以发现,手术住院医生已经投递了术前抗生素用药的申请,并且抗生素已被放在中心发药机上。在这样一个场景中,术前抗生素给药的依从性需要成功放置申请,一名护士会检查申请,该护士将会去取药,并将其送到麻醉团队处,麻醉师用药,还有大量额外的子步骤,每个子步骤有潜在的故障点。这不同于许多其他的机构,在这些机构中,麻醉专业人员可以负责确定抗生素给药,并将这些抗生素保存在手术室的麻醉推车里。某个机构的流程图并不适用于其他的机构。
结论
尽管 FMEA 有其缺点,但这是一个有价值的工具,可用于前瞻性的流程分析,以改善患者安全并使效率达到最优。组建一个多学科团队来开展 FMEA,能够使领导层主要关注某个可能算法故障的流程的、最有问题的和有高影响力的步骤,并给这些职能部门分配资源以采取校正措施。FMEA 能使团队进一步持续评估干预措施的有用性,并再次将资源用于使其继续发挥最大作用的地方。该作者强烈建议将其用于麻醉学和围手术期医学流程,以便通过系统性的流程来发现注意力和资源最有效的地方,来帮助提高质量和安全性。
George Tewfik(医学博士)是罗格斯-新泽西大学医学院(新泽西州纽瓦克市)麻醉系的助理教授和质量保证总监。
作者没有利益冲突。
参考文献
- Liu H-C, Liu L, Liu N. Risk evaluation approaches in failure mode and effects analysis: a literature review. Expert Systems with Applications. 2013;40:828–838.
- Bagian JP, Gosbee J, Lee CZ, et al. The Veterans Affairs root cause analysis system in action. Jt Comm J Qual Improv. 2002;28:531–545.
- Improvement IfH. Safer patients initiative leads to reductions in mortality and adverse events in the United Kingdom. http://www.ihi.org/resources/Pages/ImprovementStories/SaferPatientsInitiativeLeadstoReductionsinMortalityandAEsintheUK.aspx. Published 2006. Accessed July 19, 2020.
- Asgari Dastjerdi H, Khorasani E, Yarmohammadian MH, et al. Evaluating the application of failure mode and effects analysis technique in hospital wards: a systematic review. J Inj Violence Res. 2017;9:51–60.
- Aranaz-Andrés JM, Bermejo-Vicedo T, Muñoz-Ojeda I, et al. Failure mode and effects analysis applied to the administration of liquid medication by oral syringes. Farm Hosp. 2017;41:674–677.
- Martin LD, Grigg EB, Verma S, et al. Outcomes of a failure mode and effects analysis for medication errors in pediatric anesthesia. Paediatr Anaesth. 2017;27:571–580.
- Pino FA, Weidemann DK, Schroeder LL, et al. Failure mode and effects analysis to reduce risk of heparin use. Am J Health Syst Pharm. 2019.
- Frewen H, Brown E, Jenkins M, O’Donovan A. Failure mode and effects analysis in a paperless radiotherapy department. J Med Imaging Radiat Oncol. 2018;62:707–715.
- Giardina M, Cantone MC, Tomarchio E, et al. A review of healthcare failure mode and effects analysis (HFMEA) in radiotherapy. Health Phys. 2016;111:317–326.
- Xu Z, Lee S, Albani D, et al. Evaluating radiotherapy treatment delay using failure mode and effects analysis (FMEA). Radiother Oncol. 2019;137:102–109.
- Castro Vida M, Martínez de la Plata JE, Morales-Molina JA, et al. Identification and prioritisation of risks in a hospital pharmacy using healthcare failure mode and effect analysis. Eur J Hosp Pharm. 2019;26:66–72.
- Stojković T, Marinković V, Jaehde U, et al. Using failure mode and effects analysis to reduce patient safety risks related to the dispensing process in the community pharmacy setting. Res Social Adm Pharm. 2017;13:1159–1166.
- Jiang Y, Jiang H, Ding S, Liu Q. Application of failure mode and effects analysis in a clinical chemistry laboratory. Clin Chim Acta. 2015;448:80–85.
- Lu Y, Teng F, Zhou J, Wen A, Bi Y. Failure mode and effect analysis in blood transfusion: a proactive tool to reduce risks. Transfusion. 2013;53:3080–3087.
- Mañes-Sevilla M, Marzal-Alfaro MB, Romero Jiménez R, et al. Failure mode and effects analysis to improve quality in clinical trials. J Healthc Qual Res. 2018;33:33–47.
- Sorrentino P. Use of failure mode and effects analysis to improve emergency department handoff processes. Clin Nurse Spec. 2016;30:28–37.
- Taleghani YM, Rezaei F, Sheikhbardsiri H. Risk assessment of the emergency processes: healthcare failure mode and effect analysis. World J Emerg Med. 2016;7:97–105.
- Yousefinezhadi T, Jannesar Nobari FA, Behzadi Goodari F, et al. A case study on improving intensive care unit (icu) services reliability: by using process failure mode and effects analysis (PFMEA). Glob J Health Sci. 2016;8:52635.
- Zhang L, Zeng L, Yan Y, et al. Application of the healthcare failure mode and effects analysis system to reduce the incidence of posture syndrome of thyroid surgery. Medicine (Baltimore). 2019;98:e18309.
- Viejo Moreno R, Sánchez-Izquierdo Riera J, Molano Álvarez E, et al. Improvement of the safety of a clinical process using failure mode and effects analysis: Prevention of venous thromboembolic disease in critical patients. Med Intensiva. 2016;40:483–490.
- Rosen MA, Lee BH, Sampson JB, et al. Failure mode and effects analysis applied to the maintenance and repair of anesthetic equipment in an austere medical environment. Int J Qual Health Care. 2014;26:404–410.
- Huergo Fernández A, Amor Martín P, Fernández Cadenas F. Propofol sedation quality and safety. failure mode and effects analysis. Rev Esp Enferm Dig. 2017;109:602–603.
- Dean Franklin B, Shebl NA, Barber N. Failure mode and effects analysis: too little for too much? BMJ Qual Saf. 2012;2:607–611.
- Safety VNCfP. The basics of healthcare failure mode and effect analysis. U.S. Dept. of Veterans Affairs. https://www.patientsafety.va.gov/docs/hfmea/HFMEAIntro.pdf. Published 2001.访问日期:2020 年 7 月 20 日


 Issue PDF
Issue PDF